
La scarsa cura del diabete negli ospedali è stata un problema per un po 'di tempo, ma diventa una preoccupazione ancora più critica poiché i nostri operatori sanitari sono stati portati al punto di rottura con COVID-19.
Per molte persone con diabete (PWD), la parte più spaventosa di contrarre un caso grave del nuovo coronavirus è l'idea di atterrare in un ospedale affollato, dove nessuno è attrezzato per gestire correttamente i livelli di glucosio per evitare alti o bassi pericolosi.
Anche prima che questa pandemia iniziasse, molte persone con disabilità hanno condiviso storie di cure inadeguate durante i ricoveri ospedalieri, con professionisti medici che non avevano familiarità con il know-how di base sulla gestione del diabete o con la tecnologia del diabete, a sfide incredibili nell'ottenere controlli del glucosio o insulina secondo necessità.
Gli ultimi dati dei Centers for Disease Control and Prevention (CDC) mostrano che il 50 percento dei PWD che contraggono COVID-19 viene ricoverato in ospedale. Questo, combinato con i dati che mostrano che il diabete è legato a esiti peggiori per quelli con il virus, crea una situazione molto spaventosa.
Ma potrebbe esserci speranza all'orizzonte.
Due società di monitoraggio continuo del glucosio (CGM) hanno ottenuto l'approvazione della FDA per portare i loro dispositivi CGM direttamente negli ospedali e nei centri medici per assistere in tempo reale le cure per le persone esposte a COVID-19. Nel frattempo, anche i Centers for Medicare and Medicaid Services (CMS) stanno sviluppando un nuovo standard per la gestione del glucosio nei pazienti ospedalizzati.
CGM per aiutare gli ospedali
L'8 aprile, la FDA ha annunciato l'approvazione sia per Dexcom che per Abbott Diabetes Care per offrire i loro sistemi agli ospedali per gli operatori sanitari in prima linea per monitorare meglio i pazienti con diabete durante l'assistenza ospedaliera. Titoli entusiasti hanno annunciato che "i CGM si uniscono alla lotta COVID-19"!
In collaborazione con la Diabetes Disaster Response Coalition (DDRC), Abbott sta donando 25.000 sensori FreeStyle Libre per 14 giorni a ospedali e centri medici nei punti caldi di COVID-19 negli Stati Uniti. Gli operatori sanitari potranno posizionare il sensore circolare di 14 giorni su un braccio del paziente e monitorare in remoto i livelli di glucosio utilizzando il software basato su cloud LibreView.
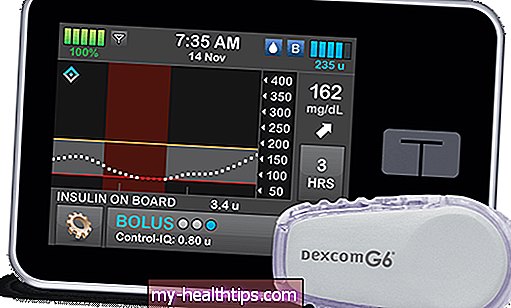
Dexcom sta facendo lo stesso. Per la prima volta in assoluto, l'azienda californiana CGM spedisce i suoi sensori G6 direttamente agli ospedali bisognosi. Dexcom ha lavorato con la FDA per settimane per rendere disponibile questa tecnologia CGM in tempo reale per l'uso in ospedale.
L'azienda sta producendo 100.000 sensori per pazienti COVID-19 ospedalizzati e sta anche donando più di 10.000 ricevitori portatili e smartphone caricati con l'app mobile G6, ci dice la società.
Entrambi i sistemi Abbott e Dexcom hanno "designazioni di dosaggio", il che significa che sono considerati dalla FDA sufficientemente accurati da non richiedere un test di conferma dal polpastrello per prendere decisioni sul trattamento del diabete e sul dosaggio dell'insulina.
Questi sistemi CGM consentono a medici e infermieri di tenere d'occhio i pazienti ospedalizzati riducendo al minimo il rischio di trasmissione di COVID-19, perché - in modo critico - non avranno più bisogno di avvicinarsi fisicamente a un paziente o di entrare in contatto con un campione di sangue per controllare il glucosio livelli. Ciò aiuta a preservare gli scarsi dispositivi di protezione individuale (DPI) e a limitare i rischi per il personale ospedaliero.
Diabete e COVID-19 in ospedale
Un nuovo studio sostenuto da Glytec mostra che l'iperglicemia incontrollata (glicemia alta) è comune tra i pazienti COVID-19 ospedalizzati con diabete e il tasso di mortalità è sette volte più alto tra quei pazienti.
"È fondamentale trattare l'iperglicemia in COVID-19 ... con insulina basal-bolus sottocutanea nella maggior parte dei pazienti non critici e con insulina IV nei malati critici", conclude il ricercatore capo Dr. Bruce Bode, specialista del diabete presso Atlanta Diabetes Associates e Professore Associato Aggiunto di Medicina presso la Emory University School of Medicine.

Anche la Food and Drug Administration (FDA) ha appena pubblicato una FAQ sui pazienti che usano i propri misuratori da polpastrello portati da casa quando ricoverati in ospedale con coronavirus. La pratica è incoraggiata, perché ancora una volta limita il lavoro e il rischio del personale ospedaliero. Ma il CGM è ancora più utile perché fornisce un monitoraggio costante, anche quando il paziente potrebbe non essere vigile.
"C'è stato un picco nella domanda di tecnologia sanitaria poiché gli ospedali sono alla ricerca di modi per ridurre al minimo l'esposizione a COVID-19, in particolare ai pazienti ad alto rischio come le persone con condizioni croniche come il diabete", ha affermato il dottor Eugene E. Wright Jr., medico direttore per il miglioramento delle prestazioni presso il Charlotte Area Health Education Center nel North Carolina.
Anche prima dell'approvazione della FDA per l'uso del CGM negli ospedali, avevamo sentito di personale ospedaliero che utilizzava i sistemi in modo creativo durante questa emergenza sanitaria pubblica. Uno di questi casi si è verificato a New York, dove il dottor Shivani Agarwal presso l'Albert Einstein College of Medicine nel Bronx ha riferito che infermieri e medici stavano ammettendo PWD che erano utenti di CGM e stavano registrando ricevitori fuori dalla porta della stanza dell'ospedale in modo che non lo avrebbero fatto. Non è necessario indossare DPI o rischiare l'esposizione quando si avvicina un paziente per un test dal polpastrello.
"Ciò potrebbe far risparmiare enormi quantità di tempo in mezzo alla crisi", ha detto il dottor Aaron Neinstein, un endocrinologo di San Francisco che ha sentito parlare di questo caso in un webinar sulla cura del diabete in ospedale ospitato all'inizio di aprile dall'American Diabetes Association. “Il grosso problema, per essere chiari, è che stanno usando la CGM per tutta la gestione della glicemia nei pazienti ospedalizzati per acuti, non solo in terapia intensiva, invece dei polpastrelli. [Questo] potrebbe presagire un futuro cambio di paradigma che è stato in corso, ma fino ad oggi troppo lentamente ".
Naturalmente, ciò pone la domanda: perché fino ad oggi non è stata affrontata adeguatamente la cura del diabete in ambito ospedaliero?
Necessario: uno standard per il controllo del glucosio ospedaliero
Molto prima della pandemia COVID-19, questo era un problema urgente dato il numero di persone con disabilità che finiscono in ospedale per vari motivi a livello nazionale.
"Ci sono misure in abbondanza per tutti i tipi di pazienti ... ma ancora qui siamo con migliaia di pazienti con diabete e non c'è davvero nessun occhio su quali dovrebbero essere le migliori pratiche", afferma Raymie McFarland, VP delle iniziative di qualità presso Glytec Systems, che produce il software per la gestione del glucosio ospedaliero Glucommander. "Ad oggi, CMS non lo verifica nemmeno su come possiamo gestire al meglio questi pazienti".
McFarland afferma che circa un terzo dei pazienti ricoverati con diabete necessita di un'attenzione speciale che va dalla gestione del glucosio al dosaggio di insulina o ai problemi di comorbidità. Tuttavia, fino al 50% degli ospedali non ha nemmeno monitorato il controllo glicemico per i pazienti.
La ricerca Glytec mostra che un singolo episodio di ipoglicemia di 40 mg / dL o inferiore può costare a un ospedale fino a $ 10.000, includendo tutto, dal tempo aggiuntivo del paziente nella struttura ai test e al tempo necessario per il personale.
Sebbene esistessero alcune linee guida raccomandate per i chirurghi (per ridurre i tassi di infezione chirurgica) e alcune pratiche specialistiche, storicamente non esisteva una misura CMS ampia che dettasse le migliori pratiche per il monitoraggio degli zuccheri nel sangue in ambienti ospedalieri.
Nuova misura CMS HypoCare
Per fortuna, una nuova misura è in lavorazione ed è in procinto di essere approvata. Sviluppato dai ricercatori di Yale e dagli esperti del settore tecnologico del diabete, è soprannominato "HypoCare" in quanto si occupa principalmente dell'ipoglicemia (pericoloso basso livello di zucchero nel sangue).
La nuova misura richiederebbe agli ospedali di segnalare tassi di ipoglicemia gravi e legherebbe i risultati alla retribuzione bonus per il personale: se non raccolgono dati di riferimento sul monitoraggio della gestione del glucosio nei pazienti, perderanno quel denaro aggiuntivo.
Il CMS alla fine stabilirà una penalità per le cliniche, che potrebbe arrivare fino al 3% del loro lavoro fatturabile con il CMS. Questo può aggiungere fino a diversi milioni di dollari a seconda della rete dell'ospedale e del sistema di assistenza.
Inizialmente, il CMS aveva l'obiettivo di affrontare sia gli zuccheri nel sangue bassi che quelli alti, ma data la complessità nell'ottenere il consenso, l'agenzia ha fatto marcia indietro e ha optato per affrontare prima l'ipoglicemia e poi concentrarsi sull'iperglicemia, spiega McFarland.
Se la nuova misura HypoCare verrà ancora finalizzata nel 2020 per entrare in vigore nel 2021 è ora da definire, data la crisi COVID-19. La decisione formale dovrebbe essere rimandata almeno fino alla fine del 2021.
"Questo è probabilmente un buon momento per fare una pausa, con COVID-19 nella mente di tutti", dice McFarland. "In questo momento, non puoi attirare l'attenzione di nessuno sul diabete stesso. No, a meno che non sia correlato al COVID-19 o all'ospedale che si sta riprendendo finanziariamente da quello che sta succedendo, nessuno sta ascoltando ".
Gli ospedali possono responsabilizzare i pazienti diabetici
Per medici e pazienti, tuttavia, la cura del glucosio in ospedale rimane al primo posto.
Gli endocrinologi di tutto il paese stanno lavorando a stretto contatto con i sistemi ospedalieri per garantire che i pazienti con diabete ricevano cure adeguate, secondo la dott.ssa Sandra Weber, attuale presidente dell'American Association of Clinical Endocrinologists (AACE) e capo dell'endocrinologia presso il Greenville Health System in South Carolina.
“Ogni ospedale ha esaminato questo problema (della gestione del glucosio) negli ultimi dieci anni e ha determinato dove dovrebbero mirare. Ci sono alcuni intervalli abbastanza chiari di dove dovrebbero essere i livelli di glucosio ", dice Weber.
Nota che nel suo sistema a tre ospedali, vede come la gamma di bisogni delle persone con diabete possa differire notevolmente. Mentre alcuni possono essere più coinvolti nelle proprie cure e sapere di cosa hanno bisogno, altri richiedono una guida e un'azione più pratiche da parte del personale ospedaliero.
"Nel nostro sistema ospedaliero, siamo stati sostenitori di mantenere i pazienti che utilizzano CGM e pompe il più a lungo possibile. Abbiamo un protocollo in atto. E più in generale, AACE è stato un sostenitore di continuare a utilizzare quei dispositivi, dove è sicuro ", dice.
Se un PWD ricoverato in ospedale ha la capacità mentale di continuare a utilizzare il proprio dispositivo per il diabete, Weber ritiene che alla persona dovrebbe essere consentito di continuare a utilizzarlo per integrare le cure ospedaliere.
"Oggi è un buon esempio", dice a proposito della crisi COVID-19. "Non è l'ideale fare una puntura dal polpastrello per qualcuno che riceve una flebo di insulina e che ha un'esposizione regolare. Quindi, se la tecnologia è disponibile, la ricerca dimostra che può essere uno strumento utile da utilizzare per migliorare quella cura impaziente ".
Pazienti che fanno i propri piani di crisi
A Washington, D.C., Anna McCollister-Slipp, sostenitrice di lunga data del diabete di tipo 1 e del diabete, è una delle tante persone con disabilità motorie con maggiore preoccupazione per la questione delle cure ospedaliere durante questa pandemia. Vive con complicazioni del diabete che la mettono a rischio extra.
Per garantire un'esperienza più fluida se dovesse mai finire per essere ricoverata in ospedale, tiene un elenco continuo e aggiornato di tutti i suoi dati di salute:
- Tutti i suoi trattamenti: farmaci e dosaggi, quando sono stati avviati, dispositivi e flussi di dati e integratori alimentari. (Di solito lo porta agli appuntamenti del medico in tempi normali.)
- Una panoramica del "mio stato di salute attuale" in punti elenco.Anna dice: "Quando vedo un nuovo medico, lo aggiorno sempre, in modo che abbiano un background sul mio diabete, le mie comorbidità / complicazioni, ecc., Nonché gli sviluppi e lo stato di salute attuali / recenti".
- Valori di laboratorio recenti, inclusi A1C, risultati sui reni e sui lipidi, ecc.
All'inizio di marzo, ha avuto uno spavento quando ha manifestato sintomi coerenti con COVID-19, quindi ha aggiunto elementi extra al suo elenco per creare una sorta di record di emergenza:
- Nome / informazioni di contatto per i medici che vede più frequentemente (endo, nefrologo, ecc.).
- Nome / informazioni di contatto per amici che vivono nelle vicinanze e familiari stretti.
- Nome / informazioni di contatto per gli amici "che potrebbero essere in grado di garantire / avrebbero un interesse acquisito nell'aiutarmi ad accedere a un ventilatore, se necessario".
- Ha condiviso l'intero documento con gli amici del distretto e lo ha pubblicato in una cartella delle note condivisa con i suoi fratelli, nipoti / nipoti e madre, "in modo che tutti coloro che possono essere consultati abbiano le informazioni".
Fortunatamente, McCollister-Slipp ha scoperto di non avere il COVID-19, quindi non ha ancora dovuto mettere alla prova questo piano. Ma è un'ottima linea guida per tutti noi con "condizioni di salute di base".
La dottoressa Anne Peters, professore di medicina clinica presso la Keck School of Medicine presso l'Università della California meridionale e direttrice dell'USC Clinical Diabetes Program, afferma in un video: "C'è stato un problema negli ospedali in cui i pazienti in flebo di insulina possono" t ottenere letture glicemiche orarie, perché il personale ospedaliero non ha abbastanza DPI per entrare e uscire dalla stanza di qualcuno per controllare i livelli di glucosio agli intervalli necessari ".
"Sebbene il CGM stia diventando sempre più utilizzato negli ospedali durante tutto questo, non è ancora mainstream. Quindi i pazienti devono essere preparati a controllare i propri livelli di glucosio in ospedale ".
Esorta le persone con disabilità a preparare un kit di emergenza da portare con sé in ospedale, soprattutto perché la famiglia non è ammessa. Il kit dovrebbe includere forniture per test, CGM e necessità della pompa e cavi di ricarica e cavi necessari per quei dispositivi per il diabete e dispositivi mobili componenti dell'app.
In questi tempi incerti, qualsiasi cosa possiamo fare per essere i nostri stessi sostenitori di una migliore assistenza ospedaliera è certamente consigliabile.




.jpg)















-may-benefit-skin-care.jpg)


